воспаление суставов
Реактивный артрит (РА) – серьезное воспалительное заболевание суставов, возникающее вследствие перенесенной инфекции. Считается оно вторичным, т.к. возникает не самостоятельно, а как следствие перенесенного бактериального, вирусного заболевания. Реактивный артрит является достаточно распространённым явлением и составляет 40-50% от всех ревматических заболеваний детей.
Реактивный артрит у детей Комаровский Е.О., известный педиатр, считает сложно диагностируемой болезнью из-за стертости клинической картины, отсутствия признаков инфекции в анамнезе. Также реактивный артрит легко спутать с другими видами воспаления суставов. Однако в отношении данного заболевания необходима особая настороженность, так как помимо опорно-двигательной системы, оно может поражать и другие органы (сердце, почки).
Виды реактивного артрита у детей
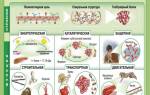
По виду возбудителями реактивный артрит у детей можно разделить на:
- Вирусный. Причиной данного вида являются вирус гепатита, цитомегаловирус, паротит, герпес, ортомиксовирусы и др. Также началом артрита у ребенка могут послужить прививки от гепатита и краснухи.
- Постстрептококковый. После перенесенных бронхита, пневмонии, вызванных стрептококком, через 1-2 месяца появляются признаки артрита, причем поражаются чаще всего крупные суставы (коленный, тазобедренный)
- Лаймская болезнь. Возникает после укуса клеща в весенне-летний период, после чего происходит заражение организма бактериями рода Borrelia. Протекает она тяжело, при этом чаще всего мишенью становятся кожные покровы и нервная система ребенка.
- Септический. Появляется после генерализованного заражения крови, на фоне сниженного иммунитета. Проявляется лихорадкой, тошнотой и рвотой, поражением кожи.
- Туберкулезный. После контакта носителем палочки Коха, ребенок может заболеть внелегочной формой туберкулеза. Поражаются при этом чаще всего один коленный или тазобедренный сустав.
- Гонококковый. Данный вид артрита может передаваться трансплацентарным путем, от матери ребенку, а так же при ведении подростками беспорядочных половых связей. Обнаруживают недуг часто на запущенной стадии.
- Ювенильный артрит. Возникает у детей до 16 лет. Данный вид проявляется у лиц с антигеном HLA-B27, а также при иммунологических изменениях и носит наследственный характер. Особенностью является ассиметричное поражения нескольких суставов ног.
Профилактика
Чтобы снизить вероятность развития олигоартрита, следует придерживаться профилактических правил:
- Избегать людных мест – осень-зима – ранняя весна, чтобы не стать жертвой инфекции.
- Не пренебрегать плановыми медицинскими обследованиями.
- Обращаться к специалисту при любом недомогании.
- Вылечивать, а не «подлечивать» болезни.
- Укреплять иммунитет.
- Перейти на рациональное питание с допустимым соотношением БЖУ.
- Отказаться от вредных привычек, в том числе от пассивного курения.
- Дважды в год принимать витаминно-минеральные комплексы.
- Избегать чрезмерных нагрузок как физических, так и эмоциональных.
- Избегать малоподвижного образа жизни, больше гулять на свежем воздухе.
- Одеваться по погоде, чтобы не перегреваться и не перемерзать.
- Снизить потребление соли до 7-10 грамм за сутки.
- Если есть предрасположенность к подагрическому артриту, регулярно посещать специалиста, чтобы контролировать уровень мочевой кислоты.




Симптоматика
Симптоматика реактивного артрита у детей строится из следующих признаков:
1. Общеклинические признаки:
- Лихорадка (периодические повышения температуры тела до 38-39 С).
- Тошнота, в некоторых случая рвота.
- Головокружение и головная боль.
- Вялость, повышенная утомляемость.
- Проявление первых признаков заболевания спустя несколько недель после перенесенной инфекции.
- Снижение аппетита, резкое снижение веса.
Лихорадка у ребенка
2. Суставные изменения:
- Чаще происходит поражения суставов ног (коленных, голеностопных), редко–плечевые и лучезапястные суставы, крестцовый и поясничный отделы.
- Асимметричное поражение сочленений (боль с одной стороны).
- Недуг проявляется всеми признаками воспаления: отеком тканей, ноющей болью в покое и выраженной острой болью во время движений, покраснением и изменением температуры кожных покровов над воспаленным суставом, как и при ревматоидном артрите.
- Периодически появляющаяся хромота.
- Одновременно могут быть задействованы до четырех суставов.
- Характерным признаком является деформирующее поражение первого пальца, а также увеличение в размерах пальцев стоп за счет отека и покраснения кожи.
Частым проявлением реактивного артрита у детей бывает синдром Рейтера.
Начинается он через 2-3 недели после перенесенного инфекционного заболевания и сопровождается признаками:
- Уретрит. Выраженность симптомов может быть различна, у мальчиков чаще бывает воспаление крайней плоти, перерастающее в фимоз. У девочек возможно развитие вульвовагинита и цистита. Данные изменения могут иметь место и до появления признаков заболевания суставов, что затрудняет диагностику.
- Конъюнктивит. Как правило, воспаления глаз, при грамотном лечении, быстро проходит, но имеет тенденцию к рецидивированию.
- Артрит, который проявляется болезненность и воспалением в пораженных суставах. Имеет периоды обострения и ремиссии.
В некоторых случая при реактивном артрите могут возникать изменения кожи ладоней и стоп, а также воспалительные заболевания ротовой полости (гингивит, стоматит). При тяжелом или хроническом течении болезни (протекающее полгода и более) у детей могут возникать поражения позвоночного столба с дальнейшим развитием ювенильного анкилозирующего спондилоартрита.
Реактивный артрит — сопутствующие симптомы (Видео).

Методы лечения
Если заболевание вызвано хламидийной инфекцией, подбирают антибактериальные препараты, которые способны накапливаться внутриклеточно (хламидии — это внутриклеточные паразиты). К ним относятся:
- макролиды;
- фторхинолоны;
- тетрациклины.
При лечении детей отдают предпочтение макролидам как наименее токсичным лекарственным средствам. Значительное улучшение состояния больного ребенка возникает уже после 7-10 дней приема Азитромицина. Вместо Азитромицина могут быть назначены таблетки Рокситромицина или Джозамицина (Вильпрафена). Малышей старше 6 месяцев лучше лечить Кларитромицином.
Лечение артрита, связанного с кишечной инфекцией, осуществляется после определения возбудителя заболевания. Назначаются внутривенно или внутримышечно аминогликозиды (Амикацин, Гентамицин). Применение фторхинолоновых препаратов для лечения детей до 12 лет не допускается.
Если лечение реактивного артрита у детей не дает результата, используют иммуномодулирующие лекарственные препараты (Ликопид, Полиоксидоний, Тактивин). Их назначают одновременно с антибиотиками.
Чтобы облегчить состояние ребенка и снизить болевые ощущения, применяют нестероидные противовоспалительные препараты. Симптоматическое лечение заключается в приеме внутрь Диклофенака, Ибупрофена, Нимесулида или Мелоксикама.
Если воспалительный процесс активно развивается и сопровождается нестерпимой болью, допускается применение гормональных лекарственных препаратов. Их вводят в суставную полость. Может быть назначен короткий курс терапии Метилпреднизолоном. Его вводят большими дозами внутривенно в течение 3 дней.
Если обнаружены признаки спондилоартрита (воспаление межпозвонковых суставов), развивающегося на фоне чрезмерной иммунной активности, применяют иммуносупрессивные лекарственные средства. Хороший результат дает использование Сульфасалазина. В качестве альтернативы назначают Метотрексат.
При лечении реактивного артрита у детей основная задача – купирование первичного очага инфекции в кишечнике или мочеполовой системе. Для этого врач подбирает антибиотики, основываясь на типе инфекции, чувствительности возбудителя к определенным препаратам и учитывая индивидуальные особенности пациента.
Чтобы купировать воспалительный процесс, одновременно с противомикробной терапией назначают нестероидные противовоспалительные средства (Мелоксикам, Диклофенак, Напроксен). В некоторых случаях необходимо внутрисуставное введение гормональных препаратов – глюкокортикоидов. Их используют, если в суставе начались дегенеративные процессы, то есть его ткани начали разрушаться.
При хроническом или затяжном артрите применяют иммуномодуляторы (Полиоксидоний, Тактивин), чтобы нормализовать работу иммунной системы организма. И напротив, если заболевание постоянно обостряется, у пациента наблюдается ограничение подвижности позвоночного столба, а воспалительный процесс переходит на места крепления сухожилий, используются средства для подавления иммунитета, чтобы прекратить атаку антител на ткани суставов.
Когда острый воспалительный процесс начинает затихать, пациенту назначают физиотерапию: ультрафиолетовое облучение, лазеролечение, электрофорез, амплипульс. Терапия завершается курсом лечебной физкультуры – это необходимо, чтобы восстановить подвижность пораженного сустава после выздоровления.
Прогноз
Прогноз выздоровления зависит от стадии заболевания
Прогноз реактивного артрита зависит от процесса развития и формы заболевания, а также индивидуальных особенностей организма пациента. Не менее важно то, на какой стадии была выявлена патология, и как быстро начали антибактериальную терапию. Примерно у 35% пациентов заболевание полностью исчезает в течение полугода и больше не возобновляется.
В 25% случаев заболевание становится хроническим со склонностью к медленному прогрессированию.
У 5% больных реактивный артрит переходит в тяжелую форму, которая со временем провоцирует патологические изменения тканей суставов и позвоночника. Чтобы избежать тяжелых последствий, важно вовремя заметить симптомы реактивного артрита и начать лечение.
Заболевание можно вылечить полностью, особенно хорошо излечивается острый, впервые выявленный реактивный артрит. От других видов воспалительных процессов он отличается тем, что:
- крайне редко меняется структура сустава (не происходит разрушения хрящей, повреждения поверхностей), поэтому его функция после выздоровления восстанавливается полностью;
- иногда бесследно проходит сам.
Сложности с лечением появляются, если предварительно реактивный артрит у детей уже лечили, установив неправильный диагноз. В этом случае возбудитель (например, хламидии) может потерять чувствительность к антибиотикам и терапия сильно затрудняется ограниченным выбором медикаментов.
- вылечить первичную кишечную, урогенитальную (или другую) инфекцию у ребенка и у близких (родителей, братьев, сестер);
- устранить воспалительный процесс, отек, красноту сустава;
- восстановить иммунитет;
- вернуть суставу подвижность физиопроцедурами.
- Антибиотики макролидного (Азитромицин), фторхинолонового (Норфлоксацин), тетрациклинового ряда – для лечения инфекционного процесса (вызванного хламидиями, уреаплазмой). Продолжительность лечения – 1,5–2 месяца.
- Антибиотики аминогликозиды (Амикацин), фторхинолоны для лечения кишечных инфекций (сальмонеллы, шигеллы). Наиболее эффективная схема назначения – несколько курсов по 10 дней.
- Нестероидные противовоспалительные средства (Диклофенак) или глюкокортикостероиды (Преднизолон, иногда в инъекциях в сустав), чтобы снять воспаление, до полного исчезновения симптомов.
- Иммуномодуляторы (Ликопид совместно с антибиотиками), продолжительность полного курса – 24 дня.
- Витамины (комплекс выбирает лечащий врач).
Иногда (когда иммунная система слишком активна и заболевание быстро прогрессирует) назначают иммунодепрессанты (Сульфасалазин).
Местно лечат мазями, кремами и другими противовоспалительными средствами (повязки с Димексидом).
Лекарственные препараты для лечения реактивного артрита у детей
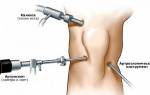
Изредка больному требуется эвакуация выпота (извлечение жидкости) из полости сустава. Процедуру производят одноразовым шприцем большого объема:
- в суставную щель вводят тонкую иглу (успешное попадание – провал иглы в полость);
- присоединяя ее к пустому стерильному шприцу, натягивают в него жидкость из суставной сумки;
- после полного удаления жидкости в полость сустава, не меняя иглу, другим шприцем вводят лекарство (антибиотик или противовоспалительный препарат);
- извлекают иглу и шприц, накладывают достаточно тугую (сдавливающую повязку).
Процедура помогает устранить лишнюю жидкость, а введение лекарства предотвращает появление нового выпота.
Физиотерапия
- фонофорез с гидрокортизоном (лечение ультразвуком);
- криотерапию;
- бальнеотерапию (сероводородные ванны);
- лечебные грязи;
- ЛФК (лечебную физкультуру).
Лечение грязями
В ответ на микроорганизмы у ребенка вырабатываются защитные комплексы – антитела, а они повреждают собственные клетки организма. Инфекционные заболевания заразны, ребенок может получить возбудителя воздушно-капельным, воздушно-пылевым, контактным путем.
Большую роль в возникновении артрита имеет состояние макроорганизма – снижение иммунитета, сопутствующие патологии. В группе риска находятся дети с наличием в генотипе гена HLA B27, т. е. это заболевание имеет наследственную отягощенность. Реактивный артрит опасен своими осложнениями, касающимися суставов (утрата их подвижности), поражением сердца.
Признаки реактивного воспаления сустава легко можно принять за начало тяжелого системного заболевания, и наоборот.
Симптомы
Симптомы реактивного артрита возникают, как правило, через несколько недель после острой респираторной или кишечной инфекции.
- При выяснении анамнеза оказывается, что за 1–3 недели до воспаления сустава ребенок перенес острое заболевание дыхательных путей, мочеполовой системы или кишечную инфекцию.
- Реактивный артрит не поражает много суставов, обычно один или два (до четырех).
- Несимметричный характер поражения.
- Чаще страдают суставы ног, особенно ступней. Палец так отекает, что напоминает сосиску и имеет синюшную окраску.
- Начало болезни острое, характерна лихорадка, слабость, отказ от игр.
- Выраженная боль в суставе. Ребенок прихрамывает (при поражении суставов ноги), держит ручку в здоровой (при артрите сочленений руки).
- Покраснение кожи в области сустава, отек и местное повышение температуры.
- Баллотирование надколенника, он как бы приподнят скопившейся в суставной полости жидкостью.
- Воспаление сухожилий у мест их крепления к кости (энтезопатия). Особенно часто страдает пяточный бугор, области остистых отростков позвоночника, подвздошных костей.
- Возможны боли в позвоночнике.
- В некоторых случаях бывает сыпь на коже, эрозии слизистой оболочки рта, воспаление наружных половых органов, глаз, сердца, периферических нервов. Синдром Рейтера – это уретрит (воспаление мочеиспускательного канала), конъюнктивит (слизистой глаза) и артрит.
- Длительность болезни от нескольких дней до нескольких недель. У некоторых детей заболевание становится хроническим.
Методы диагностики
В домашних условиях можно заподозрить реактивный артрит, если воспалению сустава предшествовало какое-либо инфекционное заболевание, а также судя по характерной клинической картине, описанной выше.
Далее следует показать ребенка врачу, не начиная самостоятельно никакого лечения, ведь точный диагноз реактивного артрита ставится только после проведения анализов и инструментальных исследований.
Все дети с подозрением на реактивный артрит должны быть направлены к ревматологу.
Диагностика
Существуют определенные критерии, при наличии которых можно поставить диагноз реактивный артрит:
- Осмотр, сбор анамнеза, наличие перенесенного инфекционного заболевания за несколько недель до появления первых симптомов. Часто, из-за скрытого течения инфекции и отсутствия возбудителя в анализах, диагностика бывает затруднена.
- Клиническая картина, соответствующая реактивному артриту детей и ее особенности (асимметрия заболевания, деформация и воспаления большого пальца стопы).
- Лабораторные исследования: наличие патогенных микроорганизмов в анализах крови, мочи или кала на стерильность. Также за инфекционный характер заболевания говорит обнаружение в крови антител к патогенным возбудителям. Дополнительно сдаются ревмопробы (С-реактивный белок), биохимический анализ крови (АЛТ, АСТ, протеинограмма, КФК, КФК-МВ, сиаловые кислоты), анализ на выявления антигена HLA-B27 при подозрении на наследственный характер заболевания.
- Инструментальные методы исследования. Обязательным является рентген пораженного сустава, по которому можно судить о стадии и характере заболевания. Также проводятся УЗИ сустава, магнитно-резонансная томография, артроскопия с возможным заборов синовиальной жидкости на анализ. Дополнительные методы помогают провести дифференциальную диагностику и более точно поставить диагноз.
Необходимо сказать пару слов о дифференциальной диагностике реактивного и ревматоидного артритов. При явной схожести симптоматики, реактивный артрит поражает лиц более молодого возраста, мишенью являются крупные суставы, наличие в 70-80 % HLA B27 антигена в анализе крови. При ревматоидном артрите всегда определяются маркеры ревматического воспаления (С-реактивный белок, ревматоидный фактор).
Обнаружение у ребенка признаков синдрома Рейтера (уретрит, конъюнктивит, артрит), позволяет с высокой вероятностью поставить диагноз реактивный артрит. При этом необходимо незамедлительно обратиться к врачу-педиатру для более детального осмотра и обследования артрита, считает известный педиатр Комаровский.
Причины развития
Детский артрит развивается по различным причинам. Поэтому недуг характеризуют несколько его видов, появляющихся при определенных обстоятельствах.
Плохие условия домашнего проживания провоцируют развитие патологии, когда в помещении, где находится ребенок, сыро и по стенам размножается плесень.
Иными причинами возникновения болезни становятся:
- Генетическая предрасположенность. Эта причина редко выявляется у подростков.
- Переохлаждение. При таком состоянии дает сбой метаболизм, происходит воспаление сочленения.
- Вирусные либо бактериальные патологии инфекционного течения. При болезни кровь разносит микроорганизмы по телу, они проникают внутрь сочленения, провоцируя начало воспалительного процесса.
- Травмы. Повреждения сочленений нарушают выделение суставной жидкости, она накапливается, твердеет, вызывая истирание хрящевой ткани.
- Ухудшение иммунитета из-за авитаминоза. Когда ткани перестают получать требуемое количество питательных микроэлементов вместе с витаминами, хрящ постепенно деформируется, его пластичность ухудшается.
- Недостаток солнца. При нехватке получаемого на солнце витамина Д в костях происходят необратимые процессы, поскольку нарушен метаболизм. Также недостаточность пребывания на солнце способствует развитию гепатита В, вирусного типа артрита либо краснухи.
- Ревматоидную патологию часто провоцирует генетический дефект детского иммунитета.
- Болезни инфекционной природы кишечника, а также мочеполовой системы, способны осложниться реактивным артритом сочленения.
- Ювенильный вариант заболевания не изучен досконально специалистами, однако эта патология часто развивается при наследственной предрасположенности.
Реактивный артрит у детей, лечебные мероприятия
Тактика лечения реактивного артрита включает несколько этапов:
1) Этиотропное лечение заключается в назначении препаратов, уничтожающих возбудителя заболевания. Обычно, это антибиотики широкого спектра действия (макролиды, цефалоспорины, фторхинолоны). Если же возбудитель известен, назначается антибиотик, направленный на конкретно его уничтожение. Курс антибиотикотерапии составляет 10-14 дней.
2) Патогенетическое лечение основано на применении препаратов, стимулирующих иммунитет (иммуноглобулины). Обычно проводится при затяжном или хроническом течении болезни.
3) Симптоматическое лечение реактивного артрита, как и при ревматоидном артрите, представляет собой лекарства, которые убирают основные симптомы недуга.
К ним относятся:
Диклофенак 100 мг.
Нестероидные противовоспалительные средства (диклофенак, ибупрофен);
Метипред 4 мг.
Гормональные препараты (глюкокортикоиды- метипред), которые назначаются курсами и отменяются по мере стихания обострения. Также гормональные препараты можно вводить внутрь сустава.
4) В тяжелых случаях возможно назначения иммуносупрессоров в период обострения (препаратов, угнетающих иммунные реакции организма).
5) Физиолечение. В период ремиссии рекомендовано применение электрофореза, лазерной и магнитной терапии. Широкое применение также нашли комплексные упражнения в лечебной гимнастике, плавание под контролем профессионалов.
Также в этой статье вы можете узнать как лечить артрит коленного сустава у детей.
Врач Малинцев Г.С. о реактивных артритах (Видео).
«Несмотря на простоту упражнений, проводимых в период стихания обострения реактивного артрита у детей, занятия по лечебной физкультуре должны проводиться только по назначению специалиста и под его строгим контролем»- Комаровский Евгений Олегович.
Стадии заболевания
Стадии артрита выделяют, основываясь на рентгенологических критериях поражений суставов по классификации, предложенной американским рентгенологом О. Штейнброккером:
- Деструктивные изменения в суставах отсутствуют, выявляются признаки остеопороза.
- Незначительное сужение суставной щели, признаки разрушения хрящевой ткани, единичные узуры (эрозии суставных поверхностей костей);
- Выраженное сужение суставной щели, значительное разрушение хрящевой ткани, множественные узуры, возможны подвывихи и отклонения локтя (локтевая девиация);
- Признаки анкилоза сустава.
Стадии артрита у детей
В соответствии с функциональными нарушениями выделяют 4 стадии (степени) ювенильного ревматоидного артрита:
- Умеренное ограничение подвижности в суставе с полным сохранением самообслуживания и любой деятельности.
- Возможность самообслуживания сохранена, некоторые виды деятельности (например, бег, прыжки и т. д.) недоступны, способность к другим видам деятельности сохраняется.
- Возможность самообслуживания сохранена, все виды деятельности, требующие подвижности, недоступны.
- Способность самообслуживания утрачена, пациент нуждается в постороннем уходе.