Седалищный нерв — самый крупный нерв в организме, отвечающий за иннервацию нижних конечностей. Воспаление этого нерва вызывает сильные боли и ограничивает подвижность, что ухудшает качество жизни. В статье рассмотрим основные симптомы воспаления седалищного нерва, методы лечения и препараты для восстановления. Знание о расположении и функции седалищного нерва, а также о способах борьбы с его воспалением поможет читателям лучше понять свое состояние и принять меры для улучшения здоровья.
Анатомические и топографические особенности
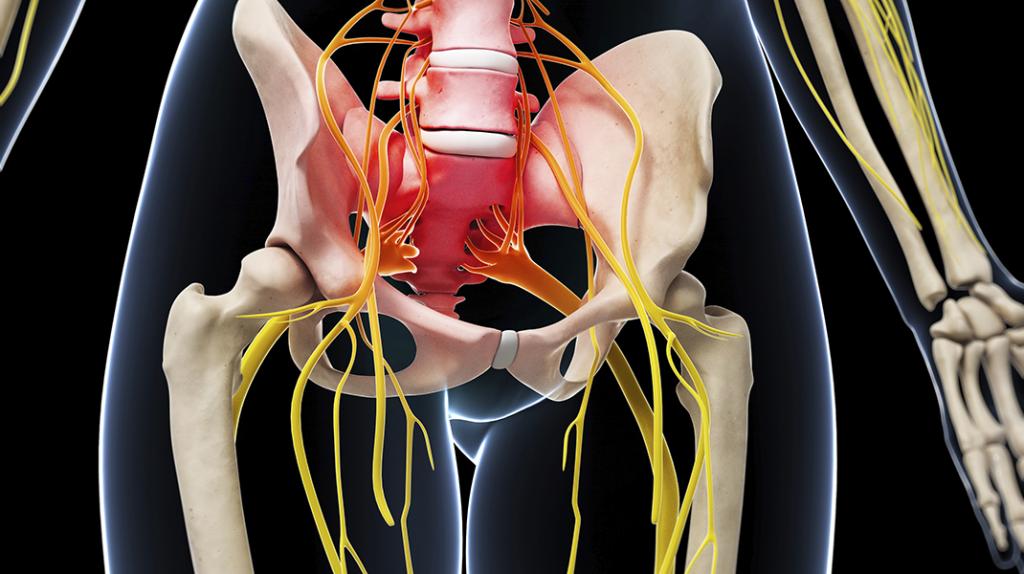
Седалищный нерв представляет собой комплекс миелинизированных нервных волокон, которые окружены защитными оболочками. Эти волокна обрамляет эндоневрий, в котором располагается сеть капилляров. Периневрий, выполняющий роль амортизатора для нерва, состоит из слоя более крупных кровеносных сосудов, окруженных рыхлой соединительной тканью. Внешняя оболочка седалищного нерва называется эпиневрием и представляет собой плотный соединительнотканный слой.
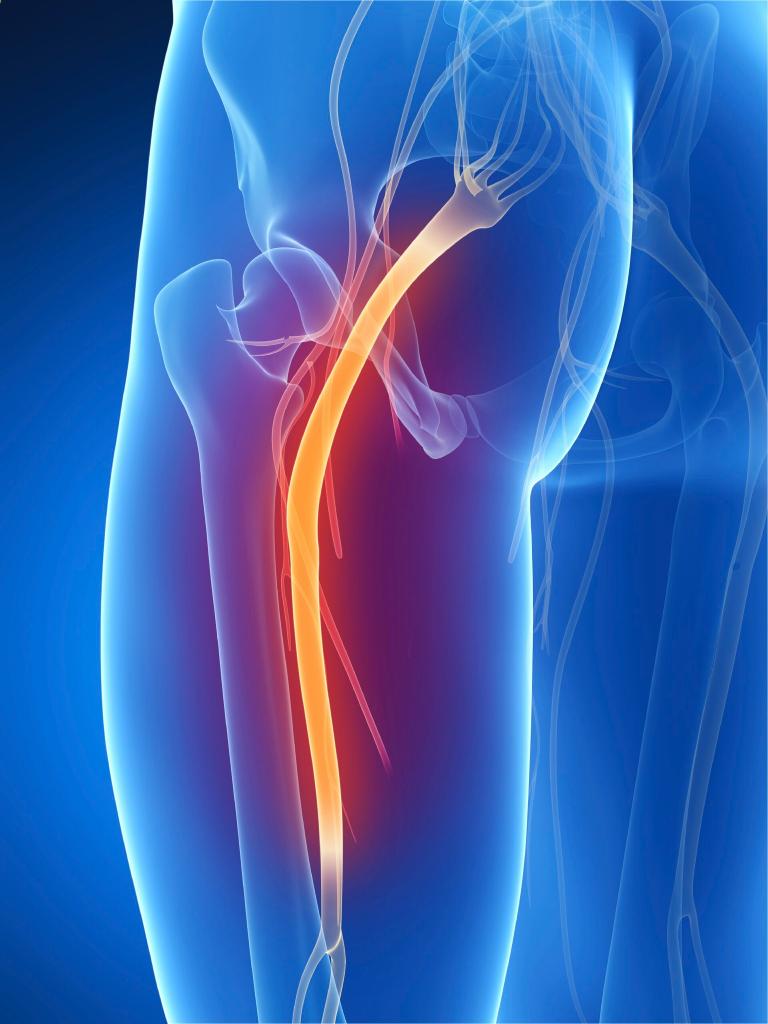
Что касается расположения седалищного нерва, он формируется в области малого таза. Затем он выходит через специальное отверстие и проходит в промежутке между ягодичными мышцами. Двигаясь по задней поверхности бедра, нерв опускается вниз по средней линии, где начинает разветвляться. Небольшие волокна, отходящие от него, отвечают за иннервацию мышц ягодиц и бедра, а также суставов.
В области подколенной ямки располагаются малоберцовая и большеберцовая ветви, которые обеспечивают иннервацию мышц, кожи и суставов голени и стопы. Поэтому при повреждении крупных волокон возникают болезненные ощущения вдоль всего седалищного нерва, что затрагивает область нижней конечности.
Седалищный нерв, являющийся самым длинным и широким нервом в организме, проходит от поясничного отдела позвоночника до задней части ноги. Воспаление этого нерва может вызывать сильные боли, онемение и слабость в нижних конечностях. Эксперты отмечают, что симптомы воспаления могут варьироваться от легкого дискомфорта до интенсивной боли, что значительно снижает качество жизни пациента. Лечение включает в себя как медикаментозную терапию, так и физиотерапию. Препараты, такие как нестероидные противовоспалительные средства и миорелаксанты, часто используются для облегчения боли и уменьшения воспаления. Важно, чтобы лечение проводилось под наблюдением специалиста, так как неправильный подход может усугубить состояние. Ранняя диагностика и комплексный подход к терапии играют ключевую роль в восстановлении функции седалищного нерва.
https://youtube.com/watch?v=X7w9RWY6Tj4
Причины развития воспалительного процесса
Несмотря на то что данная структура является очень крупной, в норме она никоим образом не чувствуется. Однако на фоне воспалительного процесса появляются ярко выраженные симптомы поражения седалищного нерва.
Причин возникновения патологии множество. Чаще всего в роли провоцирующих факторов выступают следующие заболевания и состояния:
- Переохлаждение нижних конечностей.
- Межпозвонковая грыжа.
- Различного рода травмы органов малого таза или позвоночного столба.
- Внутримышечный укол в область ягодичной мышцы, сделанный с несоблюдением правильной техники.
- Грипп.
- Скарлатина.
- Малярия.
- Туберкулез.
- Клещевой энцефалит.
- Брюшной тиф.
- ВИЧ.
- Аднексит.
- Эндометрит.
- Сахарный диабет.
- Подагра.
- Ревматизм.
- Высокоинтенсивные физические нагрузки.
- Заболевания позвоночника дегенеративно-дистрофического характера.
- III триместр беременности. В период вынашивания плода происходит смещение таза, благодаря чему может возникнуть защемление.
- Наличие на позвоночнике новообразований, которые могут иметь как доброкачественный, так и злокачественный характер.
- Абсцесс.
- Синдром грушевидной мышцы.
- Стеноз поясничного отдела спинномозгового канала.
- Наличие остеофитов.
- Нестабильность позвоночника.
- Интоксикационный процесс.
Таким образом, воспаление седалищного нерва (другие названия патологии — ишиас, неврит) может иметь самую разнообразную природу. Именно поэтому и необходимо своевременно обращаться к врачу. Только специалист может рассказать, как лечить седалищный нерв на ноге, основываясь на данных анамнеза и результатах диагностики в каждом конкретном случае.
| Аспект | Описание | Важные детали |
|---|---|---|
| Где находится седалищный нерв | Самый крупный нерв в организме человека, начинается в пояснично-крестцовом отделе позвоночника, проходит через ягодицу, заднюю поверхность бедра и делится на более мелкие нервы в области колена, иннервируя голень и стопу. | Состоит из корешков L4, L5, S1, S2, S3. Отвечает за чувствительность и движение в нижней конечности. |
| Симптомы воспаления (ишиас) | Боль, жжение, онемение, покалывание, слабость в ноге, иррадиирующие от поясницы вниз по ходу нерва. Усиливается при кашле, чихании, длительном сидении. | Боль может быть острой, стреляющей или тупой, ноющей. Может сопровождаться хромотой. |
| Причины воспаления | Грыжа межпозвоночного диска, стеноз позвоночного канала, спондилолистез, травмы, опухоли, инфекции, сахарный диабет, беременность, синдром грушевидной мышцы. | Часто возникает из-за компрессии нерва. Важно определить первопричину для эффективного лечения. |
| Диагностика | Осмотр невролога, сбор анамнеза, неврологические тесты (например, симптом Ласега), МРТ пояснично-крестцового отдела позвоночника, КТ, ЭНМГ. | МРТ является «золотым стандартом» для визуализации грыж и других структурных изменений. |
| Лечение (общие принципы) | Комплексный подход: медикаментозная терапия, физиотерапия, лечебная физкультура, изменение образа жизни, в некоторых случаях – хирургическое вмешательство. | Цель – уменьшить боль, снять воспаление, восстановить функцию нерва и предотвратить рецидивы. |
| Препараты | НПВС (ибупрофен, диклофенак, мелоксикам), миорелаксанты (тизанидин, толперизон), витамины группы В (нейромультивит, мильгамма), глюкокортикостероиды (преднизолон, дексаметазон – при сильной боли, короткий курс), антидепрессанты (амитриптилин, дулоксетин – при хронической боли), противосудорожные (габапентин, прегабалин – при нейропатической боли). | Дозировка и длительность приема определяются врачом. Самолечение опасно. |
| Физиотерапия | УВЧ, магнитотерапия, электрофорез, лазеротерапия, фонофорез, грязелечение, парафиновые аппликации. | Способствует уменьшению боли, снятию отека и улучшению кровообращения. |
| Лечебная физкультура (ЛФК) | Упражнения на растяжку, укрепление мышц спины и кора, улучшение гибкости. | Выполняется после уменьшения острой боли, под контролем специалиста. |
| Хирургическое лечение | Микродискэктомия, ламинэктомия, декомпрессия нерва. | Применяется при неэффективности консервативного лечения, выраженном неврологическом дефиците, прогрессирующей слабости. |
| Профилактика | Поддержание здорового веса, регулярные физические нагрузки, правильная осанка, избегание длительного сидения, использование эргономичной мебели, отказ от курения. | Укрепление мышц спины и живота играет ключевую роль. |
Интересные факты
Вот несколько интересных фактов о седалищном нерве и связанных с ним аспектах:
-
Длина и расположение: Седалищный нерв — самый длинный и широкий нерв в человеческом теле. Он начинается в поясничном отделе спинного мозга, проходит через ягодичную область и спускается по задней части ноги, разделяясь на две ветви в области колена. Это делает его уязвимым для различных травм и воспалений.
-
Симптомы воспаления: Воспаление седалищного нерва, известное как ишиас, может вызывать сильную боль, которая иррадиирует от поясницы вниз по ноге. Часто пациенты описывают боль как «стреляющую» или «жгучую», а также могут испытывать онемение и слабость в ноге. Эти симптомы могут усиливаться при сидении или длительном стоянии.
-
Методы лечения: Лечение воспаления седалищного нерва может включать как консервативные методы (физиотерапия, противовоспалительные препараты, массаж), так и более инвазивные процедуры, такие как инъекции кортикостероидов или даже хирургическое вмешательство в тяжелых случаях. Важно, что многие пациенты могут добиться значительного облегчения симптомов с помощью простых изменений в образе жизни, таких как регулярные физические упражнения и поддержание правильной осанки.
https://youtube.com/watch?v=OD1_VzTBysI
Клиническая картина
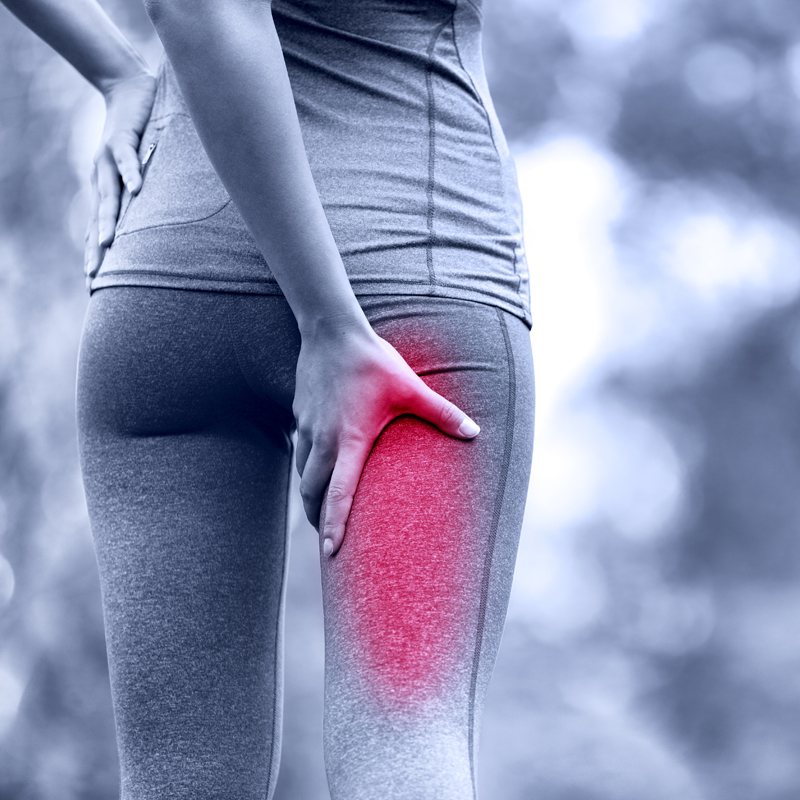
Основной признак данного заболевания — это болезненные ощущения, которые могут варьироваться по интенсивности. Боль может проявляться в виде колющих, режущих или жгучих ощущений и локализуется по всей нижней части ноги.
Многие интересуются, как определить, воспалился ли седалищный нерв. Для этого достаточно выполнить простое движение, например, попытаться присесть или быстро пройтись. Если в этот момент возникает сильная боль, охватывающая ягодицу и всю ногу, это может свидетельствовать о воспалении седалищного нерва.
Дискомфорт усиливается не только при движении, но и во время кашля, чихания или смеха. Обычно боль появляется внезапно и может сохраняться даже в состоянии покоя.
Дополнительные симптомы неврита седалищного нерва:
- Ощущение жжения.
- Онемение пораженной ноги.
- Слабость в мышцах.
- Часто возникают ощущения, напоминающие удары током.
- Снижение работоспособности.
- Недержание мочи и/или кала. Этот симптом встречается реже, но важно помнить, что воспаление седалищного нерва может негативно сказаться на функционировании кишечника и мочевого пузыря.
Если не обратиться к врачу вовремя или провести лечение неправильно, заболевание может перейти в хроническую стадию. В таком случае любая нагрузка (даже умственная) и переохлаждение могут спровоцировать обострение. Лечение седалищного нерва в этом случае будет направлено на облегчение симптомов рецидива и улучшение качества жизни пациента.
Игнорировать необходимость посещения медицинского учреждения крайне не рекомендуется. Запущенная форма заболевания может привести к множеству осложнений. Человека будет постоянно беспокоить выраженный дискомфорт, и ему может казаться, что в его ноге натянута струна, по которой регулярно наносятся удары. Кроме того, у пациента может измениться походка, а в области ягодиц, бедер и голени наблюдается уменьшение мышечной массы. Все это негативно сказывается на качестве жизни. У некоторых пациентов с запущенной формой неврита могут развиваться психические расстройства.
Диагностика
К сожалению, очень много людей обращаются к врачу на этапе развития осложнений. Пациенты объясняют это тем, что наличие умеренной боли не мешало им полноценно жить. Как правило, люди обращаются к неврологу только тогда, когда дискомфорт становится настолько выраженным, что круглосуточно приковывает к себе внимание и не позволяет заниматься повседневной деятельностью.
Важно понимать, что симптомы ишиаса схожи с признаками иных серьезных заболеваний, в том числе онкологического характера. Только специалист сможет провести дифференциальную диагностику и правильно поставить диагноз.
Обследование начинается со сбора анамнеза и выслушивания жалоб пациента. Уже на данном этапе врач может заподозрить ишиас, так для него характерно наличие сразу трех синдромов:
- Легаса. Пациенту предлагается лечь на кушетку на спину и вытянуть ноги. После этого врач просит его поднять его конечности. При воспалении сделать это весьма трудно, практически невозможно.
- Сикара. Врач просит пациента согнуть стопу в тыльном направлении. Если у пациента неврит, он не сможет этого сделать из-за резко возникшей сильной боли вдоль всей конечности.
- Синдрома посадки. Врач просит пациента выпрямить беспокоящую ногу и сесть в таком положении на стул. При ишиасе сделать это очень трудно, опять же из-за невыносимой боли.
Для подтверждения диагноза невролог назначает пациенту прохождение комплексного обследования, включающего:
- КТ.
- МРТ.
- УЗИ.
- Рентгенологическое обследование.
- Анализы мочи и крови.
Только на основании результатов комплексной диагностики врач может предоставить информацию о том, что делать, если воспалился седалищный нерв.
https://youtube.com/watch?v=NnB7NmlfpPI
Медикаментозное лечение
При поражении крупного нерва применяется как симптоматическая, так и этиотропная терапия. Симптоматическая направлена на устранение дискомфорта, который негативно сказывается на качестве жизни, в то время как этиотропная фокусируется на устранении основной причины заболевания.
Лечение седалищного нерва осуществляется с помощью консервативных методов. Традиционная схема медикаментозной терапии включает в себя следующие этапы:
- Прием венотоников, спазмолитиков и миорелаксантов. Эти препараты показаны при наличии мышечных спазмов. Врачи часто назначают такие средства, как «Папаверин», «Троксевазин», «Мидокалм» и «Корисопродол».
- Прием глюкокортикостероидов. Эти препараты помогают снизить воспаление, что, в свою очередь, уменьшает болевые ощущения. Наиболее эффективными средствами считаются «Дексаметазон» и «Преднизолон».
- Прием витаминных комплексов. Их активные компоненты способствуют улучшению обменных процессов и положительно влияют на нервную систему. Обычно врачи рекомендуют «Мильгамму» и комплексы с витаминами группы В.
- Прием обезболивающих. В случае воспаления седалищного нерва использование этой группы препаратов является необходимым. Для снятия боли применяются НПВС и анальгетики. Чаще всего назначаются такие средства, как «Ибупрофен», «Нимесулид», «Диклофенак», «Напроксен», «Кеторолак» и «Парацетамол».
Помимо перорального приема таблеток, рекомендуется проводить местную терапию. В период обострения и при первых проявлениях заболевания необходимо регулярно обрабатывать пораженную конечность следующими мазями и кремами:
- «Капсикам», «Финалгон». Эти разогревающие средства способствуют улучшению кровообращения в пораженной области и эффективны при переохлаждении, что является одной из распространенных причин ишиаса.
- «Пироксикам», «Найз». НПВС, входящие в эту группу, не только устраняют воспаление, но и надолго облегчают боль.
- «Хондроксид», «Терафлекс». Эти хондропротекторы необходимы для восстановления соединительных тканей.
- «Симфитум». Это гомеопатическое средство не всегда включается в схему лечения седалищного нерва, так как эффективность подобных препаратов вызывает сомнения у многих врачей. Тем не менее, его применение может способствовать улучшению обменных процессов и ускорению выздоровления.
В тяжелых случаях, когда происходит защемление седалищного нерва, могут назначаться инъекции. Они также показаны, если пациент не может принимать таблетки из-за наличия определенных заболеваний, таких как язва желудка.
Количество инъекций при защемлении седалищного нерва определяется врачом в каждом конкретном случае. Обычно специалисты назначают инъекции следующих препаратов:
- Витаминных комплексов.
- НПВС. Инъекционное лечение помогает устранить воспаление и отек нервных волокон. Чаще всего назначаются «Ибупрофен» и «Индометацин».
- Миорелаксантов. Эти препараты всегда применяются вместе с НПВС. Примеры: «Элзепам», «Диазепам».
- Анальгетиков, таких как «Трамадол» и «Морфин».
- Глюкокортикостероидов.
Чаще всего препараты вводятся внутривенно или внутримышечно, но иногда врачи рекомендуют делать инъекции в эпидуральное пространство.
При наличии острой боли, которую сложно или невозможно устранить, а также в сложных случаях специалисты рассматривают возможность проведения блокады с использованием «Лидокаина», «Новокаина», «Диклофенака» или «Дипроспана».
Физиотерапевтические методы лечения
Ишиас требует комплексного подхода. Чтобы избавиться от болезни, необходимо запастись терпением.
Ускорить процесс выздоровления можно с помощью физиотерапии. В схему лечения седалищного нерва неврологи чаще всего включают следующие процедуры:
- Озонотерапию.
- Иглоукалывание.
- Фитотерапию.
- Камнетерапию.
- Гирудотерапию.
Длительность лечения определяется врачом. В среднем, состояние больных улучшается уже через 4-5 процедур.
Массаж
Самолечение в данной ситуации не рекомендуется. Оптимальным решением будет массаж, выполняемый квалифицированным мануальным терапевтом при воспалении седалищного нерва.
На сегодняшний день наиболее эффективными методами борьбы с этой проблемой являются:
- Точечный (или акупунктурный) массаж. Специалист воздействует на пораженные участки с помощью локтей, что способствует улучшению обменных процессов в проблемных зонах.
- Баночный (или вакуумный) массаж. Этот метод направлен на устранение застоя в соединительной и лимфатической ткани.
Обычно курс лечения включает от 10 до 15 сеансов и проводится только после того, как боль утихнет. То есть, в период обострения массаж противопоказан.
Лечебная физкультура
При воспалении седалищного нерва упражнения помогают уменьшить интенсивность болезненных ощущений. Но физическая нагрузка должна быть регулярной.
Наиболее эффективные упражнения при воспалении седалищного нерва:
- Лечь на пол или любую другую ровную твердую поверхность. Пораженную конечность согнуть в колене, обхватить ее руками и медленно направить ее к груди. Задержаться в конечном положении на 20-30 секунд. Вернуть конечность в исходное положение. Отдохнуть несколько секунд. Повторить еще 2 раза.
- Исходное положение то же. Обе конечности согнуть в коленях и притянуть их к груди. Таз при этом отрываться от пола не должен. Поднятые ноги скрестить и обхватить их руками. Задержаться в этом положении на 30 секунд. Опустить ноги. Повторить еще 2-3 раза.
- Сесть на пол, ноги вытянуть вперед. В течение минуты ходить на ягодицах. Отдохнуть 30 секунд. Повторить еще 2-3 раза.
- Встать на четвереньки. На выдохе поднять голову к потолку и прогнуть спину так, чтобы живот был опущен к полу. Задержаться в этом положении на 10 секунд. Затем опустить голову к полу и одновременно выгнуть спину наверх. Расслабиться. Повторить 10 раз.
- Исходное положение то же. На выдохе вытянуть вперед левую руку, назад — правую ногу. Конечности при этом должны образовать с полом параллельные линии. Задержаться в этом положении на 20 секунд. Повторить с другими конечностями. Упражнение необходимо сделать 5 раз.
К хорошим результатам приводит езда на велосипеде. Кроме того, врачи советуют регулярно совершать пешие прогулки.
Занятия лечебной физкультурой противопоказаны в период обострения. ЛФК будет приносить пользу только в том случае, если она будет выполняться после купирования острой боли. Кроме того, упражнения недопустимо делать через силу. Если во время занятия возникла боль, тренировку необходимо завершить.
Народные методы лечения
Многие люди задаются вопросом, как можно облегчить воспаление седалищного нерва с помощью альтернативных методов. Однако следует помнить, что народные средства не заменяют профессиональную медицинскую помощь. Их можно использовать, но только как дополнение к основному лечению, назначенному врачом.
Вот несколько наиболее эффективных рецептов:
- Наполните ванну проточной водой, температура которой не должна превышать 37 градусов. Натрите хрен на терке, заверните полученную массу в марлю и опустите в воду на несколько минут. Принимайте ванну в течение 15 минут.
- Возьмите корни дягиля, измельчите их. 200 г корней залейте 400 мл воды и варите на медленном огне 30 минут. Наполните ванну проточной водой и добавьте отвар. Время принятия ванны не должно превышать 15 минут.
- Измельчите несколько цветков календулы. 2 столовые ложки сырья залейте 250 мл кипятка и дайте настояться 4 часа. Полученный настой разделите на 4 порции и выпейте в течение дня. Каждый день готовьте свежий настой.
- Измельчите несколько корней девясила и залейте 200 мл воды 2 столовыми ложками сырья. Кипятите на огне 15 минут. Принимайте отвар утром и вечером по 100 мл до еды.
- Возьмите горсть листьев конского каштана, измельчите их и залейте 0,5 л кипятка. Томите на огне 20 минут. Остудите и процедите. Разделите на 4 приема и выпейте в течение дня.
- Промойте, измельчите и высушите несколько корней лопуха. 1 столовую ложку корней залейте 200 мл красного сладкого вина, тщательно перемешайте. Поставьте на огонь и томите 5 минут, не доводя до кипения. Остудите и процедите. Принимайте по 50 мл утром и вечером натощак.
- Натрите черную редьку на терке, заверните в кусок натуральной ткани и приложите компресс на область, где ощущается боль. Черная редька может вызвать жжение, поэтому держите компресс до тех пор, пока это будет терпимо. После этого снимите компресс и промойте конечность теплой водой.
- На водяной бане размягчите кусок пчелиного воска, немного остудите и сформируйте лепешку. Наложите ее на больное место и зафиксируйте пищевой пленкой, затем укутайте шерстяной тканью.
- Возьмите несколько листьев белокочанной капусты (желательно не верхних), отбейте прожилки и обдайте кипятком. Приложите листья к пораженной области и зафиксируйте полиэтиленовой пленкой. Меняйте их каждые 2 часа.
- Замесите крутое тесто из ржаной муки и дайте ему настояться. Работайте с тестом только после того, как оно прокиснет. Сформируйте лепешку и заверните в марлю. Приложите на тело так, чтобы одна половина закрывала поясницу, а другая — ягодицы. Зафиксируйте компресс пленкой и укутайте шерстяным шарфом. По отзывам, болезненные ощущения уменьшаются уже после первой процедуры.
Не забывайте, что все перечисленные компоненты могут вызывать аллергические реакции. При появлении любых нежелательных симптомов следует прекратить использование народных средств.
В заключение
Самым крупным нервом в человеческом организме является седалищный. Его диаметр составляет около 1 см. Данное волокно отвечает за иннервацию конечностей, в связи с чем его воспаление вызывает выраженный дискомфорт в ногах, что не может не сказаться на качестве жизни пострадавшего.
К врачу необходимо обращаться при возникновении первых тревожных признаков. Это обусловлено тем, что игнорирование ишиаса может привести к самым неблагоприятным последствиям, в частности, к инвалидности. Более того, на фоне ухудшения качества жизни у пациентов нередко диагностируются нервно-психические расстройства.
Профилактика заболеваний седалищного нерва
Профилактика заболеваний седалищного нерва играет важную роль в поддержании здоровья и предотвращении различных патологий, связанных с этим крупным нервом. Седалищный нерв, являющийся самым длинным и широким нервом в организме человека, проходит от поясничного отдела позвоночника через ягодицы и заднюю часть бедра, достигая голени и стопы. Его воспаление или повреждение может привести к сильной боли, нарушению чувствительности и моторной функции.
Одним из основных методов профилактики заболеваний седалищного нерва является поддержание активного образа жизни. Регулярные физические упражнения помогают укрепить мышцы спины и живота, что, в свою очередь, способствует правильной осанке и снижает риск травм. Упражнения на растяжку, такие как йога или пилатес, также могут быть полезны для поддержания гибкости и уменьшения напряжения в области поясницы и ягодиц.
Кроме того, важно следить за своим весом. Избыточная масса тела создает дополнительную нагрузку на позвоночник и может способствовать развитию заболеваний, таких как остеохондроз или грыжа межпозвоночного диска, которые могут повредить седалищный нерв. Правильное питание, богатое витаминами и минералами, а также контроль за калорийностью рациона помогут поддерживать оптимальный вес.
Также стоит обратить внимание на ergonomics на рабочем месте. Если ваша работа связана с длительным сидением, важно правильно организовать рабочее пространство: использовать удобное кресло с поддержкой для поясницы, делать регулярные перерывы для разминки и избегать длительного нахождения в одной позе.
Избегание травм и чрезмерных физических нагрузок также является важным аспектом профилактики. При занятиях спортом или физической работой следует использовать защитное снаряжение и соблюдать технику безопасности. Если вы чувствуете дискомфорт или боль в области поясницы или ягодиц, не стоит игнорировать эти симптомы — лучше обратиться к врачу для консультации.
Наконец, регулярные медицинские осмотры и консультации с врачом помогут выявить потенциальные проблемы на ранних стадиях и предотвратить развитие серьезных заболеваний. Важно помнить, что профилактика всегда проще и эффективнее, чем лечение уже возникших заболеваний.
Вопрос-ответ
Какие таблетки снимают воспаление седалищного нерва?
Для снятия боли и воспаления назначают нестероидные противовоспалительные препараты – ибупрофен, мелоксикам, нимесулид, диклофенак. Используются спазмолитики центрального действия – толперизон, мидокалм.
Где находится седалищный нерв у человека?
Седалищный нерв – самый большой в нашем организме. Он охватывает большую часть тела – от пояснично-крестцового отдела позвоночника, далее проходит в ягодицу, по задней поверхности бедра и к нижней части ноги.
Какая самая эффективная мазь при защемлении седалищного нерва?
К самым эффективным мазям относятся Капсикам, Никлофлекс, Траумель С, Хондроитина сульфат, Терафлекс М, Нимесулид, Диклофенак, Ибупрофен-мазь. Лечение уколами назначается только при сильных болях, если другие средства не помогают.
Какой самый эффективный укол от седалищного нерва?
Новокаин, Лидокаин. Обезболивающий эффект наступает быстро. Больший эффект имеет Лидокаин. После введения этого препарата боль быстрее отступает. Также Лидокаин менее токсичен, чем новокаин.
Советы
СОВЕТ №1
При первых признаках воспаления седалищного нерва, таких как боль в нижней части спины или ягодицах, не откладывайте визит к врачу. Раннее обращение поможет избежать осложнений и ускорит процесс восстановления.
СОВЕТ №2
Регулярно выполняйте упражнения для укрепления мышц спины и ягодиц. Это поможет снизить нагрузку на седалищный нерв и предотвратить его воспаление. Консультируйтесь с врачом или физиотерапевтом для подбора безопасного комплекса упражнений.
СОВЕТ №3
Обратите внимание на свою осанку и ergonomics на рабочем месте. Правильная поза при сидении и использовании компьютера может значительно снизить риск возникновения проблем с седалищным нервом.
СОВЕТ №4
Используйте методы тепла и холода для облегчения боли. Теплые компрессы могут помочь расслабить напряженные мышцы, а холодные пакеты могут уменьшить воспаление. Чередуйте эти методы для достижения наилучшего результата.