Рентгенография голеностопного сустава ─ один из наиболее доступных и распространенных методов диагностики повреждений и прочих патологических изменений в данной области. Метод рентгенодиагностики основан на различной способности тканей тела человека пропускать рентгеновские лучи.
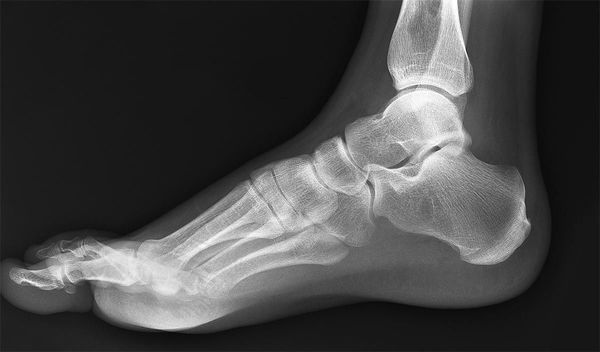
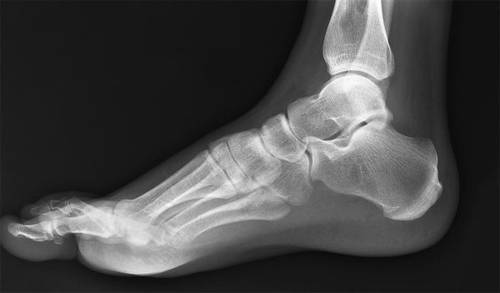
На рентгеновских снимках можно увидеть изменения как в самом суставе, так и в участвующих в его образовании костях.
Существует целый ряд основных рентгенологических проявлений поражения костей и суставов. Эти изменения ищет врач-рентгенолог при обследовании любой области, голеностопный сустав здесь не является исключением.
Процедура рентгенографии голеностопного сустава
Информативность метода
Диагностика патологических процессов методом рентгенографии заключается в получении и анализе двухмерного изображения тканей на снимке (рентгенограмме), получаемого при воздействии на орган рентгеновскими лучами. Наиболее отчетливо на снимке визуализированы объекты, имеющее более плотную структуру. Рентген голеностопного сустава позволяет с высокой степенью точности оценить состояние костных тканей, из которых он состоит. К ним относятся:
- Большеберцовая кость голени. В нижнем эпифизе она переходит в медиальную лодыжку, суставная поверхность которой охватывает таранную кость.
- Малоберцовая, сочлененная внизу с таранной костью. Дистальный конец кости является наружной лодыжкой блока голеностопного сустава.
- Таранная кость (надпяточная), являющаяся нижней частью голеностопного сустава. Она распределяет вес человека на всю стопу и покрыта суставным хрящом.
Также голеностопный сустав включает наружную и внутреннюю группу связок, связки межберцового синдесмоза; пучки сухожилий (наиболее значимое в организме человека ахиллово сухожилие); группы мышц, называемые сгибателями и разгибателями стопы; сосуды; нервные окончания. Они видны на рентгенограмме менее отчетливо.
Повреждение сустава нарушает подвижность стопы, лишает возможности сохранять положение тела на неровной поверхности, снижает ее амортизирующие функции, а значит ухудшает качество жизни. Поэтому необходима быстрая и верная диагностика для выявления и устранения причин болезненного состояния.
Определение
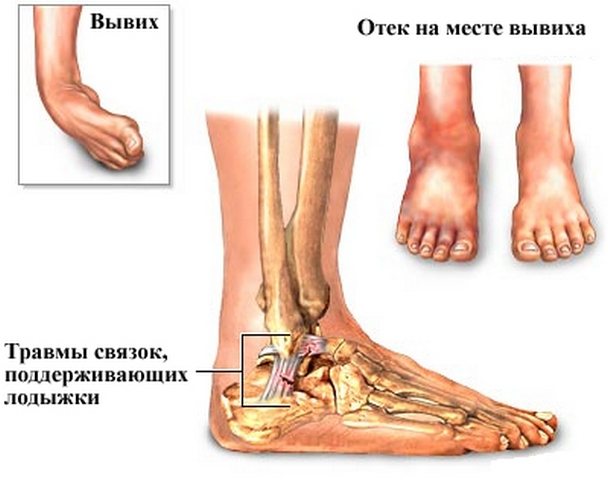
Вывих
Вывих голеностопа — это травма голеностопного сустава, при которой происходит смещение хряща, при этом он может полностью выпадать из суставной полости или смещаться частично. В последнем случае говорят о подвывихе голеностопного сустава.
Подвыхих голеностопного сустава — это очень коварная патология, так при вывихе пациент сразу замечает неладное и идет к врачу, так как сустав сильно болит и выпирает. А подвывих может проходить с несильной болью и без деформации лодыжки, пациенты думают, что это небольшое растяжение или ушиб и специального лечения здесь не требуется.
Это утверждение в корне не верно, при любой травме голеностопа нужно обращаться к врачу, так как вовремя невправленный подвывих обязательно приведет к нарушение кровообращения сустава и околосуставных тканей. При этом хрящ перетирается, сустав все время травмируется и может возникнуть воспалительный процесс, который нередко переходит в хроническую форму. Кроме того, подвывихи и вывихи голеностопа почти всегда сочетаются с трещинами и переломами кости, а также разрывами связок и разрывами капсул суставов.
Существует 4 вида вывихов и подвывихов голеностопа:
- Наружный вывих появляется чаще всего при переломе наружной лодыжки, также он может возникать, если человек подвернул стопу в бок;
- Внутренний вывих появляется при переломе внутренней лодыжки или при подвороте ноги внутрь;
- Задний вывих возникает при переломе задней части большеберцовой кости;
- Передний вывих возникает реже всего, провоцируют его травмы сустава и перелом нижний части большеберцовой кости, которые обычно возникают при падении с высоты.
Точный диагноз может поставить только специалист на основании осмотра и после сдачи исследований. Самолечением при подвывихах и вывиха заниматься не стоит, также как и ставить себе диагнозы самостоятельно, это может привести к непоправимым последствиям, в очень запущенных случаях конечность могут даже ампутировать.



Необходимость
Рентгенография голеностопного сустава может быть назначена врачами разных отраслей медицины.
Травматолог направляет на обследование для выявления или исключения повреждений в виде трещин или переломов костей, вывихов, артрита, артроза, синовита, остеофитов, шпоры, плоскостопия, дегенеративных изменений или врожденных нарушений в суставе.
Хирурги и онкологи по рентгенограмме определяют развитие патологических процессов тканей стопы, вызванных онкозаболеваниями, сахарным диабетом.
Ортопед может назначить рентген стопы для определения плоскостопия, где одновременно оценивается стояние голеностопного сустава.
Альтернативные способы
Если в процессе рентгенографии полученная картинка не показала имеющиеся патологии, то можно воспользоваться альтернативными методами:
- КТ. Применяется для более тщательной оценки состояние костной. Нельзя во время беременности и детям.
- МРТ. Позволяет добиться детального изучения мягких тканей.
- УЗИ. Назначают для оценки состояния мягких тканей и полости сустава, определения суставной жидкости.
Рентгенология – это эффективный метод исследования суставов. Полученные результаты позволяют получить полную картину о происходящих патологических изменениях. Таким образом, врач может составить эффективную схему лечения и предотвратить развитие осложнений.https://www.youtube.com/embed/IvR2lLTT6Y8
Назначение
Пациент получает направление на рентген в нескольких случаях:
- Если у врача есть подозрения на перелом костных элементов голеностопного устава, на которые приходится от 80 до 90% повреждений; разрыв связок, происходящий в 10-12% случаев травм; вывих или подвывих, вызывающий боль в 3-4% нарушений подвижности стопы. На это указывают симптомы: боль в суставной области, ограниченность подвижности сустава, отек стопы.
- Для диагностики причин деформации стопы.
- При артрите, имеющем острую или хроническую форму протекания. Для него характерны отечность, болезненность на протяжении суток, осложнения при передвижении, иногда — озноб, головные боли. Метод рентгенографии позволяет выявить очаги остеопороза (разреженности кости), присутствие жидкостных структур, эрозийные процессы, кистозные образования, уменьшение щели сустава, анкилоз (неподвижность сустава), остеоартроз (деформация суставной поверхности).
- При артрозе, который характеризуется разрушением суставного хряща и сопровождается болью сначала во время хождения, а при отсутствии лечения — в любое время суток. Пациент жалуется на частое подворачивание ноги, хруст и скрип сустава при движении. Рентгенография при артрозе голеностопного сустава показывает размер суставной щели, которая при артрозе сужена, наросты на краевой поверхности сустава (остеофиты), наличие кистозных образований и остеосклеротических изменений костных тканей, расположенных под хрящевой поверхностью.
- При остеомиелите, характеризующимся наличием свища, который может закрываться в период ремиссии и снова открываться при обострении. Пациент жалуется на слабость, повышение температуры тела, интенсивные боли. В окружающих тканях наблюдается появление синюшного оттенка, отечность. Рентгенограмма позволяет определить, какая область кости подвергается разрушительным процессам, некротические участки кости, склеротические изменения костной ткани, полостные участки в местах локализации гнойных образований.
- При развитии доброкачественных и злокачественных онкообразований костной ткани на рентгенограмме визуализируются хондромы и остеид-остеомы — наиболее часто локализуются в костях голеностопного сустава; отображаются как округлый очаг с ровными краями, причем остеид-остеомы могут быть окружены тканями с явными склеротическими имениями. Также можно обнаружить онкообразования на начальной стадии развития выглядят как очаги остеопороза, впоследствии наблюдается вздутие надкостной ткани, воспаление надкостницы (периостит).
Важно! При ощущении резкой или хронической боли в голеностопном суставе нельзя применять к нему согревающие процедуры. Это усилит отек мягких тканей и помешает проведению диагностических исследований.
Сделать рентген можно платно или бесплатно в ортопедическом или травматологическом отделении больницы, а также любом месте, где есть специальное оборудование и специалисты: рентгенолаборант, врач-рентгенолог. Цена процедуры колеблется от 1000 до 5000 руб. На ее стоимость влияет класс оборудования, на котором проводится обследование органа, количество проекций, престиж медучреждения.
Подходы к лечению
При переломе в области голеностопного сустава есть два наиболее распространенных подхода к лечению – консервативный и оперативный. Каждый имеет свои показания и противопоказания, особенности и недостатки. Все зависит от типа перелома, степени смещения, наличия отломков. Решение принимается врачом совместно с пациентом.
Консервативное лечение
Методика показана в тех случаях, когда имеется перелом голеностопного сустава без смещения или пациенту противопоказана операция. В таких случаях есть два наиболее распространенных варианта. В первом случае врач может рекомендовать наложение гипсовой повязки, во втором – скелетное вытяжение.
Дополнительно при боли применяются нестероидные противовоспалительные препараты. При выраженном отеке врач назначает прием противоотечных средств в виде таблеток или капельниц. Ускорить сращение костной ткани позволят препараты кальция, а восстановить хрящ дадут возможность хондропротекторы.
Гипсовая иммобилизация
Если случай простой и отсутствует смещение, то показано наложение гипсовой лонгеты, которую придется относить примерно от 4 до 6 недель. Более точная информация зависит от каждого конкретного случая и рентгеновского контроля, на основании которого проводится реабилитация.
При смещении также накладывается гипс, только повязка носит название «сапожок». Внешним видом она действительно его напоминает, только обязательно оставляются открытыми пальцы, а голенище доходит до верхней трети голени. Подобная повязка накладывается после репозиции перелома (манипуляция проводится только под наркозом), после чего обязателен рентгеновский контроль. Длительность ношения повязки составляет в среднем от 6 до 8 недель, но может быть и больше, в зависимости от скорости сращения.
Скелетное вытяжение
В отдельных случаях может использоваться методика скелетного вытяжения. Недостаток его в том, что требуется лежать на протяжении длительного времени с подвешенными к конечности грузами. Однако положительная сторона заключается в том, что перелом голеностопного сустава со смещением может встать на свое место или его будет проще сопоставить вручную.
Также подобная методика может являться подготовкой к операции. На протяжении нескольких дней, пока пострадавшему берут необходимые анализы и проводят обследования связки и мышцы растягиваются, за счет чего сопоставить отломки в ране становится намного проще. Устранить смещение также помогают дополнительные грузы или изменение вектора силы тяги основного груза. В среднем человек проводит на вытяжении около 3-х месяцев, после чего накладывается гипс. Срок может варьировать в зависимости от типа повреждения. Недостатком является отсутствие прочной фиксации отломков, а также то, что ногу необходимо постоянно подтягивать.
Оперативное вмешательство
При переломе со смещением, сопровождаемом разрывом связок, показано лечение при помощи операции. Однако к ней могут быть некоторые противопоказания:
- истощение больного;
- хронические заболевания в стадии декомпенсации;
- сердечная, почечная, печеночная недостаточность;
- нарушения психики;
- если человек до травмы не передвигался;
- тяжелый сахарный диабет.
Среди относительных противопоказаний стоит отметить ссадины, царапины, раны в месте проведения вмешательства. Пока они не заживут, вмешательство откладывается, поскольку риск занесения инфекции в кость намного выше.
Вмешательство носит название металлоостеосинтеза и предусматривает сопоставление отломков и скрепление их при помощи специальных винтов и пластин. Выписывают пациента при отсутствии осложнений после заживления раны. Далее следует процесс реабилитации, однако, возможны и осложнения.
Противопоказания
Процедура не имеет абсолютных противопоказаний, однако ее не рекомендуется проводить:
- детям, не достигшим 15-летнего возраста;
- женщинам в период лактации или кормления грудью;
- людям, которые подвергались воздействию лучевой нагрузки менее чем за 6 месяцев до поставленной даты рентгенологического исследования.
В случаях крайней необходимости при малоинформативности других методов диагностики допускается использование рентгенографии.
Где пройти обследование
Обследование у травматолога
При получении травмы следует сразу обратиться к травматологу. Он назначает обследование на месте. Обычно травмпункты оснащены такими аппаратами. При желании можно обратиться в частную клинику, где есть возможность провести платное обследование и сделать рентген сустава за определенную плату без направления врача.
Цена такого обследования колеблется в пределах от 300 рублей до 600. Это довольно низкая цена на аппаратное обследование, если учесть, сколько стоит УЗИ или компьютерная томография.
Снимок выдают на руки пациенту или врачу сразу после обследования. Описания к нему не требуется, врач по контурам и особенностям расположения костей выдает свое заключение. Расшифровывает и анализирует фото сустава травматолог или ортопед.
//www.youtube.com/embed/_Nep-fNJPqA?wmode=transparent&fs=1&hl=en&modestbranding=1&iv_load_policy=3&showsearch=0&rel=1&theme=dark
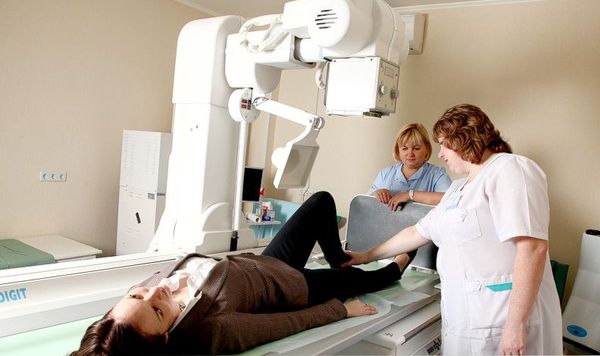
Как проводится рентгенография
Перед проведением обследования специальная подготовка не требуется. Единственным условием является отсутствие в обследуемой области металлических предметов.
Рентген голеностопного сустава — процедура безболезненная, занимает не более 10 минут. Врач проводит оценку характера повреждения, а затем выполняет рентгенографию. Снимок может выполняться в нескольких проекциях:
- Прямой задней проекции, исключающей ротацию стопы. Для ее проведения пациенту необходимо принять лежачее положение, ноги вытянуть вдоль горизонтальной поверхности стола. Сагиттальная плоскость стопы — мысленно проведенная линия, делящая орган на 2 половины вертикально, должна образовывать угол 90˚ с поверхностью стола. Лучи направляются в центр суставной щели, причем ее проекция должна совпадать с центральной линией кассеты.
- Прямой задней проекции с ротацией стопы. Укладка и направленность лучей при этом соответствуют манипуляциям при укладке без ротации. Единственное отличие — стопу разворачивают внутрь на 15-20˚, чтобы чрезлодыжечная ось проходила параллельно рентгеновской пластинке.
- Боковой проекции. Во время исследования пациенту необходимо расположиться лежа на боку. Конечность, которая не обследуется, прижимается к области живота, а стопа другой конечности должна соприкасаться с кассетой латеральной поверхностью (близкой к наружной), пятка плотно прижата к кассете, стопа развернута внутрь на 15-20˚. Суставная щель при этом должна проецироваться на центральную часть кассеты, куда и направляется пучок рентгеновского излучения.
Рентген проводится с нагрузкой на стопу или без нее.
Важно! Во время проведения рентгенографии голеностопного сустава организм человека получает лучевую нагрузку, составляющую 0,001 мЗв. Эта величина сопоставима с природным облучением организма на протяжении 1 дня.
На данном видео наглядно показано, как проводится рентген голеностопного сустава.
Показания для проведения
При возникновении болевых ощущений голеностопа назначается рентгенография. Это исследование проводится в экстренном порядке после травм и иных повреждений. Показаниями к проведению рентгена считают:
- болевые ощущения при ходьбе;
- уменьшение двигательной способности;
- отек суставной области;
- зрительное изменение очертаний голеностопа.
Направление на процедуру выписывает терапевт или хирург после предварительного осмотра.
Рентген — это воздействие на тело человека гамма-лучей. Они не накапливаются в организме, их не надо выводить после исследования.
Противопоказания
Особых противопоказаний для рентгеновского облучения не выявлено. Однако врачи не рекомендуют проходить данную процедуру такой категории пациентов:
- беременным и кормящим женщинам;
- детям до 14 лет;
- тяжелобольным при резком ухудшении самочувствия;
- в состоянии пневмоторакса;
- при кровотечении.
Тем не менее, при наличии незамедлительных показаний рентген можно сделать и данной категории людей.
Во время исследования голеностопа доза радиации составляет 0.01 м3в (миллизиверта).
Оценка результатов
Получая рентгенограмму, врач сравнивает данные снимка с показателями нормы. В результате врач оценивает:
- Взаиморасположение костей, их форму и размер. Если размеры кости увеличиваются при нагрузке, диагностируют гиперостоз — увеличение костного вещества. Уменьшенный размер кости бывает при ее атрофии вследствие ограничения физических нагрузок и при болезнях нервов.
- Состояние костной поверхности. При раке кости в области голеностопного сустава наблюдается разрушение верхнего слоя костной ткани или, наоборот, окостенение тканей надкостницы, ее отслоение.
- Структура костной ткани. Врач может диагностировать остеопороз, который на снимках визуализируется как более затененные участки на белых областях костных структур. При этом наружный слой кости более тонкий, а ее костномозговой канал расширен. Также может быть диагностирован остеосклероз — повышение плотности кости. Отчетливо на снимках визуализируются участки некротизированных тканей в виде более затененных областей рентгенограммы.
- Размер суставной щели. Она неравномерно сужена при артрите и артрозе. В последнем случае могут наблюдаться неровности по краям суставной поверхности. Запущенные состояния характеризуются сращением составляющих сустава соединительной тканью, которая со временем трансформируется в костную и полностью блокирует подвижность сустава.
- Угол стопы сравнивается с нормой до 130˚, анализируется высота свода стопы, которая должна составлять более 35 мм. Отклонения от нормы свидетельствуют о продольном плоскостопии. Поперечное плоскостопие определяют по отклонению большого пальца конечности внутрь, величине угла между 1 и 2 плюсневыми фалангами.
Для уточнения диагноза могут быть назначены дополнительные исследования в виде процедуры магниторезонансной томографии, компьютерной томографии или ультразвукового обследования. Однако первоочередным методом диагностики состояния является рентгенография, отличающаяся невысокой стоимостью, надежностью результатов и информативностью при необходимости исследования костных структур.
Есть ли альтернативы
Когда рентген противопоказан, а диагностировать заболевание необходимо, доктор может подобрать другие методы обследования, которые не запрещены пациенту. В таких случаях могут быть проведены следующие процедуры:
- КТ;
- МРТ;
- УЗИ.
КТ проводят с целью выявления жидкости в полости голеностопного сочленения и ее состава. Процедура имеет противопоказания, так как в незначительном количестве выделяет облучение.
При МРТ можно получить точные данные о состоянии все структур. Не сказывается отрицательно на состояние человека. Не проводится тем, у кого стоит кардиостимулятор. Отличается высокой стоимостью, а потому не всегда применяется.
УЗИ достоверно показывает состояние суставов. Невысокая цена и отсутствие противопоказаний делают процедуру незаменимой.
Три проекции для снимка
Для рентгенограммы голеностопного сочленения используют три вида проекции:
- Боковая проекция стопы.
- Задняя проекция прямая.
- Задняя проекция с перемещенной внутрь стопой.
Каждая из них дает возможность оценить состояние костей и их суставных окончаний, которые соединяются в этом месте (большая берцовая, малая берцовая и таранная). Более того, анатомия голеностопа такова, что сустав объединяет в себе несколько мышц и сухожилий, которые и обеспечивают его колоссальную подвижность и способность выдерживать вес всего человеческого тела.
Рентгенологический снимок голеностопа человека после травмы с точки зрения целостности и структуры костей может говорить о том, что произошло повреждение мягких тканей или сухожилия, так как симптоматика трещины кости и данных травм схожа. Картинка может свидетельствовать и о повреждении связочного аппарата, в этом случае будут наблюдаться следующие признаки:
- суставные концы малой берцовой и/или большой берцовой костей изменили положение по отношению друг к другу и/или таранной;
- увеличенная щель между берцовыми и таранной костями по отношению к рентгену здорового голеностопа;
- объем мягких тканей ноги с поврежденными связками будет увеличен.
Обычно делают рентген правого или левого голеностопного сустава, в зависимости от того, какая конечность травмирована.
Если требуется рентген для уточнения диагноза остеопороза или воспалительных заболеваний тканей, иногда анализируют обе конечности.
Источники
[свернуть]
Лечение
Как правило, лечение вывиха и подвывиха обычно комплексное и длительное. Существует три степени тяжести вывиха, в зависимости от которых и проводят манипуляции. Так при первой степени — подвывихе, если пациент обратился быстро, врач вправляет сустав и накладывает фиксирующую повязку эластичным бинтом.
Лечение
При подвывихе повязку можно снять уже через несколько дней, боль обычно быстро проходит. Но сильно нагружать сустав все равно не рекомендуется, пациенту назначают физиопроцедуры, лечебную физкультуру и ванны, чтобы постепенно восстановить двигательную активность и не спровоцировать новую травму.
При второй стадии заболевания также осуществляют закрытой вправление, но после него накладывают гипсовую повязку, чтобы хорошо зафиксировать сустав. После снятия гипса пациенту также показаны физиопроцедуру, массаж и лечебная гимнастика. Также в период лечения могут быть назначены обезболивающие препараты.
Если вывих осложнился кровоизлиянием в полость сустава, кровь откачивают при помощи пункции, после чего вправляют сустав и накладывают гипсовый сапожок до самого колена. После снятия гипса еще 2 недели пациенту рекомендуют носить повязку из эластичного бинта. Позже наступает период реабилитации.
В том случае, если пациент обратился к врачу через несколько дней или даже недель, производят хирургическое вправление сустава. Также операция показана при полном разрыве связок или переломе лодыжки. В ходе хирургического вмешательства врач вправляет сустав и восстанавливает связки, после накладывается гипсовая повязка. После снятия гипса пациенту назначают физиопроцедуры, массаж, лечебную физкультуру. Период реабилитации проходит длительное время.
Народное
Лечение народными методами до вправления вывиха и подвывиха противопоказано, это не только не принесет никакой пользы, но и может серьезно навредить. После вправления вывиха можно использовать народные методы после консультации врача.
Эффективные рецепты:
- Ванночки и примочки с травами помогают снять воспаление и ускорить заживление. При вывихах можно использовать череду, шалфей и ромашку. Настой готовят из пропорции 1 столовая ложка травы на стакан кипятка. Настаивать нужно не менее часа, после чего в отваре смачивают салфетку и прикладывают к больному месту, сверху заматывают пленкой и надевают теплый носок.
- Примочки с полынью помогают снять боль, для этого используется свежая трава, которую перетирают в кашу и прикладывают к больному месту.
- Компресс с уксусом также эффективен при вывихах, для этого нужно смочить ткань 9% уксусом, разведенным водой 1:1 и приложить к суставу, сверху замотать пленкой.
Рентгенологическое исследование голеностопа
Рентген области голеностопа является самым распространенным методом лучевой диагностики, который широко применяется современной медициной при лечении заболеваний стоп и голеностопного сустава. Методика исследования заключается в разном поглощении рентгеновскими лучами различных мышечных тканей. Рентгеновские лучи направляются на определенные участки тела.
Мягкие ткани обладают способностью пропускать рентгеновские лучи, а твердые – поглощать, в результате чего в области мягких тканей снимок имеет темный участок, а в области твердых — светлый. Это позволяет получить на фото контрактное изображение, дающее визуальную информацию о развитии патологии костных тканей стоп или поврежденной лодыжки.
Рентгеновский снимок лучше всего отображает костные ткани, поэтому рентгенологическое исследование в основном используется для изучения состояния костей и суставов. Современная цифровая рентгеновская техника позволяет не только получить изображение, но и отобразить его на дисплее аппарата, запечатлеть на бумажном носителе или сохранить на жестком либо магнитном диске.
Рентген стоп врачи травматологи назначают, если имеется подозрение на травмирование или наличие повреждения голеностопного сустава. Данная методика исследования помогает выявить или опровергнуть информацию по поводу наличия трещины или переломов кости.
Как известно, травмы голеностопа встречаются достаточно часто, так как эта область состоит из тонких и мелких костей, между тем нижние конечности периодически испытывают сильные нагрузки, из-за чего кости не выдерживают и ломаются. Рентгенограмма в свою очередь позволяет определить наличие артрита, ревматоидного артрита, артроза. Подагры и иных заболеваний.
Хирургия и онкология использует рентген для выявлений патологий у людей с диагнозом сахарный диабет, у которых возможно наличие некроза пальцев, кальциноза сосудов и иных нарушений.
Ортопедия применяет данную методику исследования голеностопа, если имеются подозрения на вальгусную деформацию, плоскостопие, также рентген всегда используется во время осмотра призывников.
Рентген можно пройти в специализированном ортопедическом центре, травматологическом пункте, в том числе в местах призыва в армию по месту работы медкомиссии.
При помощи рентгенологического исследования врач может выявить:
- травму, подвывих, , перелом, трещину;
- артрит, артроз, подагру, синовит;
- дегенеративное изменение;
- врожденное нарушение костно-суставной структуры;
- пяточную шпору (остеофит);
- плоскостопие;
- нарушение обмена веществ;
- иного вида нарушение.
Виды поражений
Двух-лодыжечный перелом (1), фиброма наружной щиколотки (2), остеоартроз голеностопа (3)
Повреждения голеностопного сустава могут носить травматический или дегенеративно-дистрофический, воспалительный характер:
- К травмам голеностопа относят:
- ушиб;
- растяжение и разрыв связок и/или сухожилий;
- подвывих и вывих;
- трещина;
- внутрисуставной перелом, который может быть – закрытым или открытым, одно- или двух-лодыжечным, отрывным, оскольчатым, размозжённым, вколоченным, сочетанным с вывихом;
- термо-поражения – отморожения и ожоги.
- Самые часто встречающиеся воспалительные патологии это:
- артриты – воспалительные процессы инфекционного, обменного или посттравматического характера, который в первых двух случаях может поражать и другие органы;
- остеоартроз – дегенеративно-дистрофическое истончение хрящевой ткани, покрывающей внутренние суставные поверхности;
- передний и задний бурситы ахиллова сухожилия;
- полный или частичный анкилоз (неподвижность) из-за костного, хрящевого или фиброзного сращения суставных поверхностей;
- образование менисковидного тела, гигромы, липомы, фибромы, доброкачественной и злокачественной опухолей;
- синдром тарзального канала (невропатия большеберцового нерва);
- невралгия тыльно-промежуточного нерва кожи;
- теносиновит малоберцовых или задних большеберцовых мышечных волокон;
- тендиноз задней большой берцовой мышцы.
Фиброма голеностопного сустава на наружной лодыжке (см. фото у) – это одно из часто встречающихся последствий её повреждения. Возникать такое образование может и на внутренней косточке. Шишка плотно связана с костной тканью, склонна к быстрому разрастанию, требует рентгенографии и оперативного удаления.
Первая помощь
Каждому пациенту важно понимать, что чем быстрее был вправлен сустав, тем меньше осложнений в будущем возникнет, поэтому врачи рекомендуют выполнить процедуру в течение двух часов после травмы. Если случилась травма голеностопа, нужно сразу же вызывать скорую помощь, а пока врачи едут выполнить следующие рекомендации по оказанию первой помощи: . Шина
Шина
- Полностью обездвижить конечность, если было принято решение ехать в больницу самостоятельно, нужно обеспечить полный покой больной ноге. Для этого ее необходимо аккуратно уложить на доску и не туго примотать бинтом или чистой тканью, если появилась рана и кровотечение, нужно наложить жгут. Пациента нужно аккуратно переместить в транспортное средство, уложив ногу так, чтобы она была обездвижена, ехать нужно максимально аккуратно.
- Чтобы снять боль и уменьшить отек, можно приложить к больному месту лед. Для этого подойдет кусок замороженного мяса или пакет с овощами. Лед нужно обернуть в полотенце и приложить к больному месту на 15-20 минут, нельзя допустить обморожения или переохлаждения, поэтому лед без ткани прикладывать запрещено.
Вправлять голеностопный сустав самостоятельно не рекомендуется, это может быть очень опасно, так как заболевание часто сопровождается переломами. При переломах не вправляют суставы даже врачи. Также не стоит затягивать поездку в больницу, если сустав не вправить в первые часы, отек разрастется и скорее всего придется вправлять его хирургическим путем.
Важно отметить, что реабилитация после операции занимает более длительное время, также возрастает риск инфекции и на ноге наверняка останется рубец. Обратившись в больницу с вывихом в первые часы, человек сам себе гарантирует быстрое восстановление без последствий.
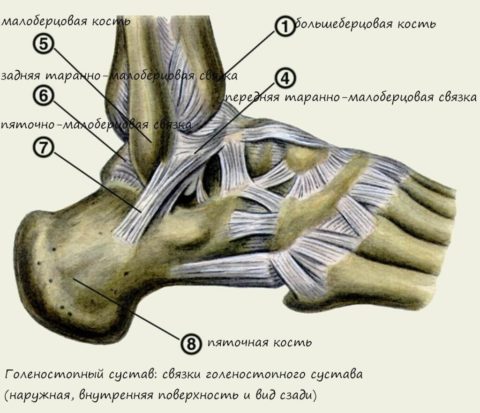
Строение articulatio talocruralis
Голеностопный сустав является опорой для скелета человека. Именно он выдерживает вес человека и правильно распределяет его при ходьбе, беге, прыжках.
Строение голеностопа довольно сложное. Сустав соединяет между собой кости стопы, большую и малую берцовые кости. По задней и передней поверхности сочленения проходят мышцы и сухожилия, с помощью которых стопа может сгибаться и разгибаться.
Сустав окружен множеством кровеносных сосудов и нервных структур. Поверхность сустава покрыта хрящом, который выполняет роль шарнира и предохраняет сустав от разрушения. В полости сустава находится синовиальная жидкость, питающая хрящ и обеспечивающая скольжение.
Сустав отличается сложным строением